Table des matières
Vous êtes-vous déjà demandé pourquoi des taches rouges et des squames argentées apparaissent sur votre peau malgré vos soins quotidiens ?
Le psoriasis est une maladie de peau fréquente qui accélère le cycle de renouvellement des cellules cutanées, ce qui entraîne une accumulation rapide des cellules à la surface.
Vous pouvez voir des couches épaisses, des squames argentées et des plaques rouges sèches qui peuvent provoquer des démangeaisons ou des douleurs
Cette affection évolue par poussées : les symptômes s’améliorent parfois puis réapparaissent à d’autres moments.
Ce n’est pas toujours une simple sécheresse passagère : il faut un plan adapté de traitement et de suivi pour atténuer les symptômes et améliorer l’aspect de la peau.
Points clés :
- Comprendre que l’affection modifie le rythme de renouvellement des cellules de la peau.
- Distinguer entre les phases de poussée et les périodes d’accalmie est important.
- Il n’existe pas de guérison définitive, mais une nette amélioration est possible grâce au traitement et au suivi.
- Vous apprendrez comment surveiller votre peau et quoi faire à la maison.
- Savoir quand consulter un dermatologue pour obtenir un plan de traitement adapté.
Qu’est-ce que le psoriasis et comment affecte-t-il la peau ?
Au départ, le problème commence lorsque le cycle de croissance des cellules s’accélère. Au lieu que les cellules cutanées complètent leur cycle sur plusieurs semaines, elles atteignent rapidement la surface.
En conséquence, les cellules mortes s’accumulent et forment des squames blanches avec des plaques rouges en relief qui se distinguent du reste de la peau.
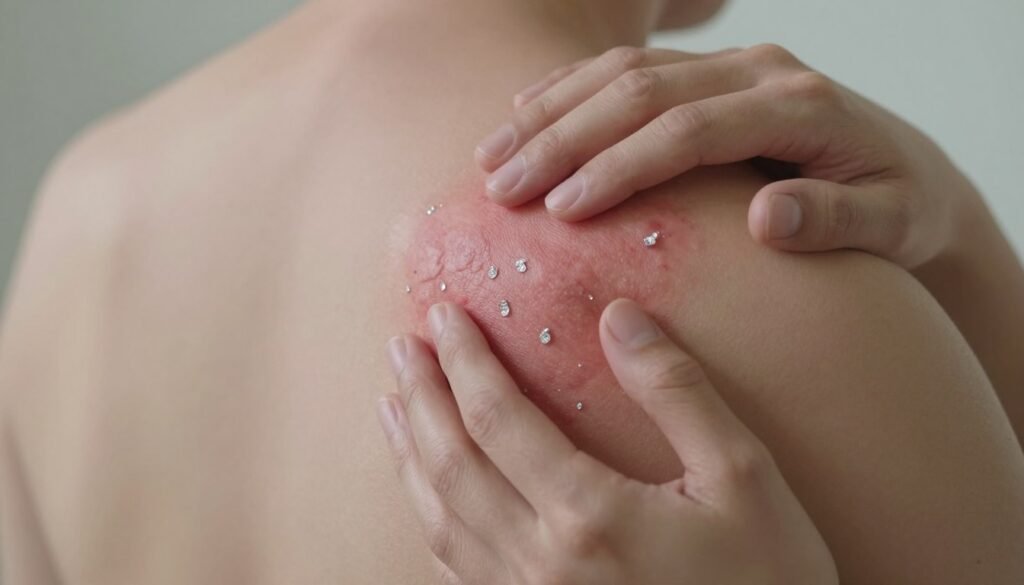
Pourquoi se forment les squames et les plaques ?
La production accélérée de cellules fait que celles-ci s’accumulent au lieu de se détacher. Cela modifie l’aspect de la couche superficielle de la peau et crée des bordures nettes entre la zone atteinte et la peau saine.
L’inflammation ajoute rougeur, démangeaisons ou sensations de brûlure, et rend parfois la peau sèche et épaissie.
Est-ce une maladie chronique récidivante et ce que cela signifie pour vous ?
Cette maladie est généralement chronique et récidivante : les symptômes peuvent s’apaiser puis revenir. Vous aurez besoin d’une routine de soins continue, même pendant les périodes de calme.
- Ce n’est pas qu’une simple croûte superficielle ; la cause est interne, au niveau des cellules de la peau.
- La sévérité varie d’une personne à l’autre : légère chez certains, plus complexe chez d’autres.
- Impact au quotidien : choix des vêtements, hydratation de la peau, et évitement des facteurs déclenchants.
En résumé : comprendre la cause vous aide à mieux gérer la maladie. Quand vous savez comment fonctionnent les cellules, le choix du traitement et des soins devient plus simple.
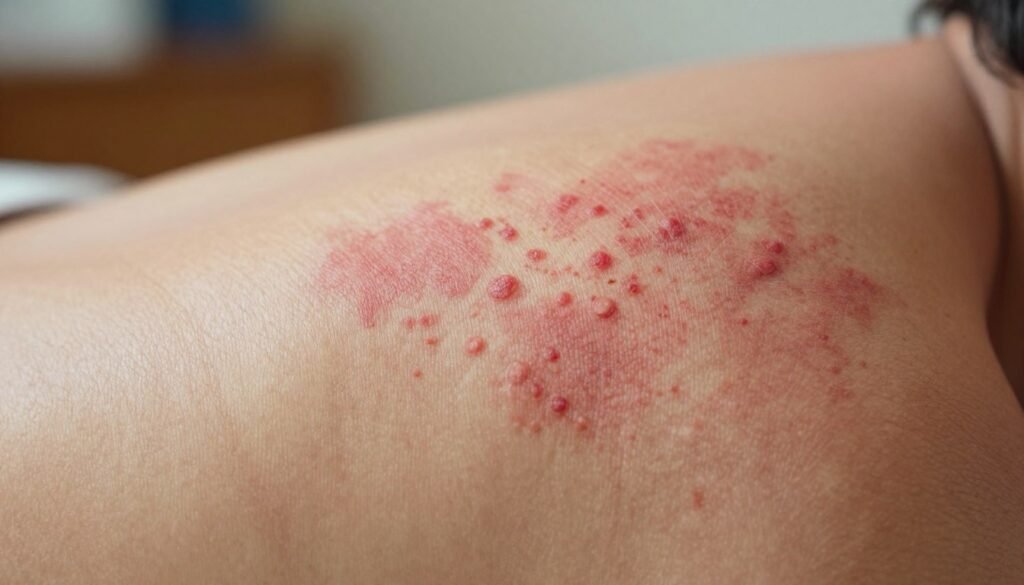
Comment reconnaître les symptômes du psoriasis sur le corps ?
Vous pouvez voir sur votre peau des plaques rouges couvertes de squames brillantes, de tailles et de formes variables. Ces lésions peuvent paraître surélevées par rapport au reste de la peau et se diagnostiquent souvent à l’examen clinique.
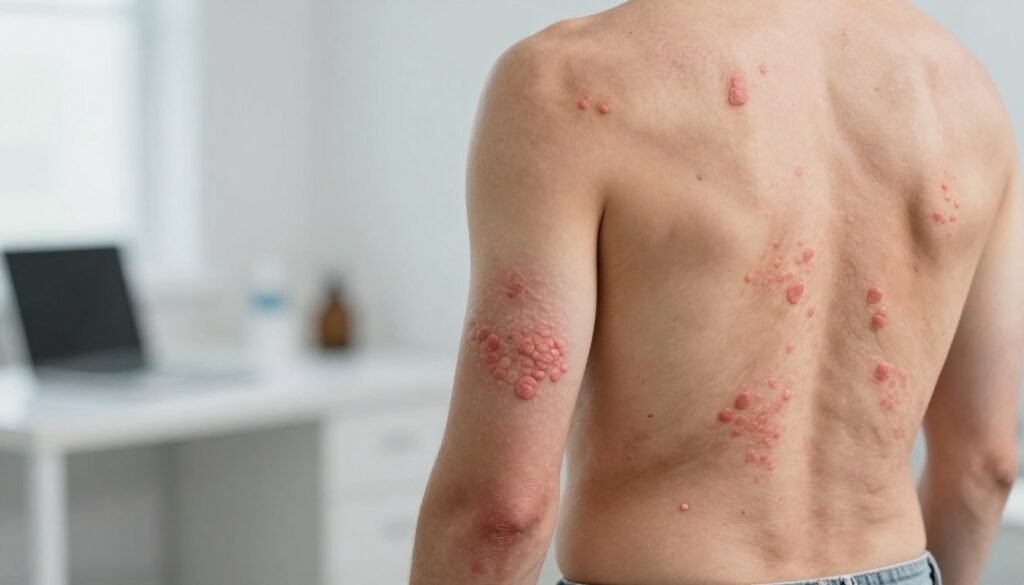
Symptômes fréquents
Les symptômes que vous remarquerez le plus souvent incluent des démangeaisons, une sécheresse de la peau et parfois des douleurs
Des fissures peuvent apparaître près des articulations et aller jusqu’au saignement si les squames deviennent très sèches et épaisses.
Zones de localisation fréquente
- Coudes et genoux : les plus courants.
- Cuir chevelu et tête : des squames épaisses peuvent apparaître et nécessiter un traitement spécifique.
- Mains et pieds : peuvent gêner les mouvements et le confort au quotidien.
Zones sensibles à surveiller
Les lésions peuvent apparaître sur les organes génitaux ou à l’intérieur de la bouche. Ces zones nécessitent des soins doux pour éviter les irritations.
Surveillez la répartition des symptômes, l’intensité des démangeaisons, la présence de fissures ou de saignements, et leur impact sur les mouvements, surtout près des articulations.
Les types de psoriasis que vous pouvez rencontrer et comment les distinguer
Chez certaines personnes, différents motifs de lésions cutanées apparaissent, nécessitant une reconnaissance rapide pour adapter le type de traitement. Identifier le type de psoriasis facilite le choix thérapeutique et le suivi.
Psoriasis en plaques et impact sur les articulations
C’est la forme la plus fréquente : plaques rouges squameuses avec des squames argentées. Si des fissures ou des douleurs apparaissent près des articulations, le problème peut s’étendre aux articulations et nécessite une évaluation précoce.
Psoriasis en gouttes
Il se manifeste par de petites taches après une angine à streptocoque, surtout chez les jeunes. Il peut disparaître puis réapparaître, et se distingue des autres formes par la taille et la forme des lésions.
Psoriasis inversé, pustuleux et érythrodermique
Le psoriasis inversé touche les plis (sous les aisselles, sous les seins, entre les cuisses) et s’aggrave avec la transpiration et les frottements.
Le psoriasis pustuleux est rare et touche parfois les mains et les pieds ; s’il s’accompagne de fièvre ou si la rougeur se généralise, c’est une urgence.
Le psoriasis érythrodermique recouvre de grandes surfaces de la peau et survient parfois après un coup de soleil ou à cause de certains médicaments — il requiert une prise en charge immédiate.
Psoriasis des ongles et arthrite psoriasique
Les modifications de la couleur, de la forme ou le décollement de l’ongle peuvent gêner les activités quotidiennes. L’arthrite psoriasique, elle, provoque douleurs et raideurs articulaires et peut entraîner des complications en l’absence de traitement.
- Conseil : connaître votre type de psoriasis aide vous et votre médecin à choisir un traitement adapté et à surveiller les formes potentiellement graves.
- Consultez un dermatologue ou un rhumatologue en cas de douleurs articulaires, de fièvre avec pustules ou de changements importants au niveau des ongles.
Causes du psoriasis : rôle du système immunitaire et des cellules de la peau
La cause est principalement liée à un dérèglement du système immunitaire, où la défense de l’organisme se retourne contre les cellules cutanées saines.
Comment les lymphocytes T attaquent-ils par erreur les cellules cutanées saines ?
Lorsque les lymphocytes T deviennent hyperactifs, ils envoient de mauvais signaux inflammatoires. Ces signaux attirent d’autres cellules immunitaires et dilatent les vaisseaux sanguins dans la peau.
Résultat : une inflammation locale apparaît, modifiant la couleur et l’épaisseur de la peau. Ce n’est pas une infection, mais une réaction immunitaire inappropriée qui est à l’origine du problème.
Pourquoi la croissance des cellules de la peau s’accélère-t-elle (quelques jours au lieu de semaines) ?
L’hyperactivité immunitaire stimule les cellules de l’épiderme à produire de nouvelles cellules très rapidement. Au lieu de migrer progressivement, les cellules atteignent la surface en quelques jours.
Les cellules mortes et les globules blancs s’accumulent alors à la surface, formant des couches squameuses et un épaississement visible.
- Ce n’est pas un manque d’hygiène, mais un dérèglement immunitaire qui modifie le cycle de croissance des cellules.
- Un facteur génétique peut intervenir ; on retrouve souvent une prédisposition familiale.
- Comprendre ce mécanisme vous aide à suivre des traitements qui calment l’inflammation et ralentissent la production de cellules, au lieu de recourir seulement à des solutions superficielles.
« Comprendre la cause de la maladie rend le traitement plus efficace et vous rapproche de meilleurs résultats. »
Qu’est-ce qui déclenche les poussées de psoriasis ? Facteurs de risque et déclencheurs fréquents
Les poussées résultent de l’interaction de plusieurs facteurs ; les connaître vous aide à en réduire la fréquence.
Les infections comme l’angine à streptocoque ou le muguet buccal peuvent précéder une poussée, en particulier dans le psoriasis en gouttes. Informez votre médecin de toute infection récente.
Traumatismes cutanés et coups de soleil
Une simple égratignure, une coupure, une piqûre d’insecte ou un coup de soleil peuvent déclencher de nouvelles lésions par un phénomène d’inflammation locale.
Protégez votre peau du soleil et évitez les coups de soleil, car une exposition trop intense augmente le risque. Une exposition modérée peut, dans certains cas, être bénéfique sous surveillance médicale.
Mode de vie
Le stress, le tabagisme, la consommation d’alcool et le surpoids augmentent tous la sévérité des poussées.
Un petit ajustement de votre mode de vie peut réduire le nombre de récidives et améliorer votre réponse au traitement.
Médicaments
Certains médicaments peuvent aggraver la maladie, comme les bêtabloquants, le lithium, certains antipaludéens et d’autres classes.
- Conseil : ne suspendez jamais un traitement de votre propre initiative ; discutez des alternatives avec votre médecin.
- Notez tout ce que vous prenez et la date de début d’une poussée afin de faire, avec le temps, le lien entre causes possibles et symptômes.
Tenez un journal de vos poussées, de vos médicaments, de votre exposition au soleil et des événements marquants pour identifier vos déclencheurs personnels et améliorer la prévention
Traitement du psoriasis : comment choisir la meilleure approche selon votre cas ?
Il n’existe pas de guérison définitive, mais vous pouvez obtenir une nette amélioration grâce à un plan de traitement soigneusement établi.
Une approche progressive claire
Le parcours thérapeutique commence généralement par les traitements topiques et les émollients. Si cela ne suffit pas, on ajoute la photothérapie, puis les traitements oraux ou injectables pour les formes sévères.
Pourquoi combiner plusieurs méthodes ?
Associer, par exemple, une pommade à base de corticoïdes, un dérivé de vitamine D local et une photothérapie augmente l’efficacité par rapport à une seule option. Cela permet de réduire les doses et de limiter les effets secondaires.
Pourquoi la réponse au traitement varie-t-elle d’une personne à l’autre ?
- Le type de lésions et leur localisation influencent le choix du traitement.
- La présence de facteurs comme le tabagisme ou l’obésité peut modifier l’efficacité des médicaments.
- Le plan doit souvent être ajusté au fil du temps pour équilibrer efficacité et tolérance.
Un bon plan thérapeutique est un plan personnalisé, adapté à votre situation et réévalué régulièrement.
Comment appliquer les traitements à la maison, étape par étape, sous supervision médicale
Pour obtenir les meilleurs résultats, suivez une séquence pratique : hydratation, assouplissement, puis application du médicament. Mettez en place une routine quotidienne simple, avec des horaires fixes, pour pouvoir évaluer l’efficacité sur plusieurs semaines.
Traitements locaux Utilisez d’abord des crèmes ou baumes hydratants épais, puis appliquez un corticoïde local sur de courtes périodes lors des poussées. Les analogues de la vitamine D conviennent aux prises en charge au long cours. L’anthraline et les rétinoïdes locaux sont utilisés selon les indications de votre médecin.
Les kératolytiques comme l’acide salicylique et l’urée sont utiles pour les plaques épaisses. Utilisez-les avec prudence et évitez les zones sensibles, sauf avis médical.
Pour le cuir chevelu, commencez par assouplir les squames, puis appliquez le produit directement sur la peau sous les cheveux. Pour le visage, les organes génitaux et les plis, choisissez des produits plus doux et des corticoïdes de faible puissance.
Photothérapie Une exposition modérée au soleil peut parfois aider, mais les traitements plus avancés se font par UVB à bande étroite ou laser excimer sous supervision spécialisée.
- Médicaments oraux ou injectables Les traitements par voie générale (méthotrexate, ciclosporine, rétinoïdes oraux et médicaments immunomodulateurs/biothérapies) sont réservés aux formes sévères, avec un suivi biologique régulier.
- Consultez immédiatement en cas de fièvre avec pustules, de rougeur généralisée ou de douleurs articulaires croissantes.
« Une routine régulière et un suivi médical augmentent l’efficacité du traitement et réduisent la fréquence des poussées. »
Conclusion
En résumé, le contrôle du psoriasis est possible si vous connaissez vos déclencheurs et suivez un plan thérapeutique clair. Le psoriasis est chronique, avec des rechutes possibles, mais il reste contrôlable grâce à une routine stable et un suivi dermatologique.
تذكّر Retenez les signes principaux : plaques rouges ou rosées avec squames argentées, souvent sur les coudes, les genoux et le cuir chevelu, mais parfois aussi sur des zones sensibles.
Maintenez une hydratation quotidienne avec des produits sans parfum, et notez vos déclencheurs (traumatismes cutanés, soleil, stress, tabac/alcool, médicaments). Cela facilite le dialogue avec votre médecin et améliore les résultats.
Consultez en urgence si vous présentez fièvre avec pustules, rougeur généralisée ou aggravation marquée des douleurs articulaires, car une prise en charge précoce vous protège des complications et améliore votre qualité de vie.
FAQ
Qu’est-ce que le psoriasis et comment affecte-t-il la peau ?
2. Pourquoi se forment les squames argentées et les plaques rouges ?
3. Le psoriasis est-il une maladie chronique récidivante et que signifie cela pour ma vie quotidienne ?
4. Quels sont les symptômes courants à surveiller ?
5. Où la maladie peut-elle apparaître sur le corps ?
6. Comment distinguer les différents types de psoriasis ?
7. Qu’est-ce que l’arthrite psoriasique et quels sont ses risques ?
8. Quelles sont les causes et le rôle du système immunitaire ?
9. Quels sont les déclencheurs fréquents des poussées ?
10. Quel est l’objectif du traitement et comment choisir la meilleure option ?
11. Quels sont les traitements locaux courants et comment les utiliser ?
12. Quand utiliser les kératolytiques comme l’acide salicylique ou l’urée ?
13. Comment traiter efficacement le cuir chevelu ?
14. Quelles options pour les zones sensibles (visage, plis, organes génitaux) ?
15. Quel est le rôle de la photothérapie et quand l’utiliser ?
16. Quand a-t-on besoin de médicaments oraux ou injectables, et lesquels ?
17. Quand faut-il consulter un médecin en urgence ?
18. Comment réduire les risques de poussées et gérer la maladie à la maison ?
19. L’efficacité du traitement peut-elle diminuer avec le temps ?
20. Quel est le lien entre soleil et traitement ?
21. Comment le psoriasis affecte-t-il les ongles et que faire ?
- Crème Psoriasis – 50 ml
- Apaisement immédiat… hydratation intense… soin doux de la peau